Tổng quan về tắc động mạch phổi cấp
Tắc động mạch phổi cấp (Pulmonary Embolism – PE) là tình trạng một hoặc nhiều nhánh động mạch phổi bị tắc nghẽn đột ngột, chủ yếu do huyết khối từ tĩnh mạch sâu chi dưới di chuyển lên phổi. Đây là một cấp cứu nội khoa nguy hiểm, có thể dẫn đến suy hô hấp, Suy tim phải cấp và tử vong nhanh chóng nếu không được xử trí kịp thời.
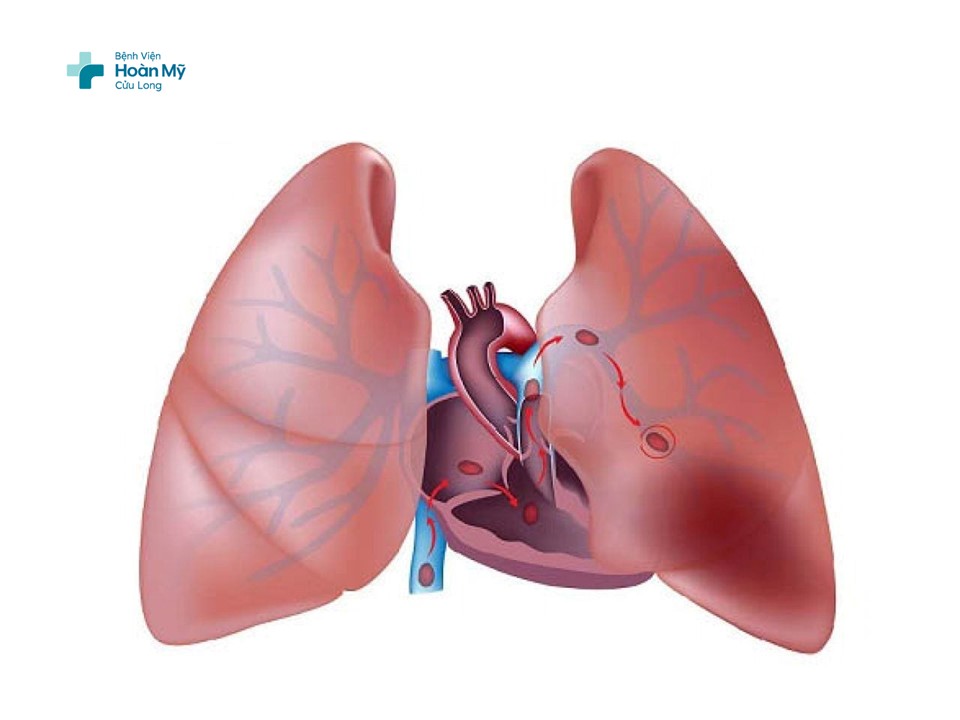
Thuyên tắc phổi ảnh hưởng nghiêm trọng đến tuần hoàn và hô hấp, trong đó suy thất phải do quá tải áp lực là nguyên nhân chính gây tử vong ở những ca nặng. Sự gia tăng đột ngột sức cản mạch phổi khiến thất phải giãn nở, làm suy giảm chức năng co bóp theo cơ chế Frank-Starling.
Nguyên nhân gây bệnh
Nguyên nhân chủ yếu của tắc động mạch phổi là Huyết khối tĩnh mạch sâu (DVT) – thường hình thành ở chi dưới, sau đó di chuyển theo dòng máu lên động mạch phổi.
Các yếu tố nguy cơ gây tắc động mạch phổi cấp
- Tuổi cao (đặc biệt từ 70 tuổi trở lên)
- Bất động kéo dài: do nằm viện lâu ngày, sau phẫu thuật, chấn thương nặng, hoặc di chuyển xa (đi máy bay, ô tô đường dài)
- Phẫu thuật lớn: đặc biệt ở vùng bụng, chậu, hoặc chi dưới
- Bệnh tim mạch và các bệnh lý nội khoa nặng
- Ung thư hoặc đang điều trị ung thư
- Thai kỳ, sau sinh
- Dùng thuốc nội tiết: như thuốc tránh thai hoặc hormone thay thế
- Rối loạn đông máu: bẩm sinh hoặc mắc phải, từng có tiền sử cục máu đông
- Chấn thương, gãy xương
- Béo phì, hút thuốc lá
Biểu hiện tắc động mạch phổi
Biểu hiện lâm sàng của thuyên tắc phổi đa dạng và không đặc hiệu, dễ bỏ sót. Triệu chứng của PE có thể khởi phát đột ngột và đa dạng, tùy thuộc vào kích thước khối tắc và tình trạng tim phổi của bệnh nhân:
- Một số biểu hiện thường gặp:
- Triệu chứng ít gặp: ho máu, thay đổi trạng thái tinh thần (người già)
- Trường hợp nặng: tụt huyết áp, nhịp tim nhanh, choáng váng/ngất, thậm chí ngưng tim
Chẩn đoán
Chẩn đoán thuyên tắc động mạch phổi: khó, không đặc hiệu
- Dựa trên thang điểm nguy cơ (Well, Geneva)
- Tăng D-dimer máu
- Chụp MDCT, chụp động mạch phổi cản quang
- Siêu âm Doppler tim; siêu âm tĩnh mạch chi dưới
Điều trị tắc động mạch phổi cấp tính
- Hỗ trợ huyết động và hô hấp:
- Suy tim cấp phải dung vận mạch (Dobutamine, Dopamin), cùng với điều trị tái thông mạch bằng thuốc hay thủ thuật.
- Thở oxy khi giảm oxy máu và giảm CO2 máu.
- Thở máy nên chỉ định thận trọng vì nó ảnh hưởng lên huyết động.
- Thể tích khí lưu thông thấp ( khoảng 6 ml/kg nên được chỉ định để giữ cho áp lực bình nguyên cuối thì hít vào <30 cm H2O.
- Kháng đống chích:
- PE nguy cơ cao hoặc trung bình có chỉ định kháng đông tiêm trong khi chờ đợi kết quả cận lâm sàng. LWMH và Fondaparinux được lựa chọn hơn UFH vì nguy cơ chảy máu và HIT thấp.
- UFH được xem xét khi tái tưới máu thì đầu với tiêu sợi huyết, bệnh nhân suy thận nặng (CrCl < 30ml/p) hoặc béo phì.
- Kháng đông Vitamin K (VKA)
- VKA được cho sớm cùng lúc với sử dụng kháng đông tiêm và kéo dài ít nhất là 5 ngày và cho đến khi INR đạt 2-3 trong 2 ngày liên tiếp.
- Warfarin nên khởi đầu liều 10mg ở người dưới 60 tuổi, nếu trên 60 tuổi khởi đầu 5 mg, điều chỉnh dựa vào INR đạt từ 2-3.
- Kháng đông uống mới
- Như một liệu pháp thay thế phối hợp với kháng đông đường tiêm thay cho VKA, Rivaroxaban 15mg ( x2/ngày trong 3 tuần), sau đó 20mg, một lần / ngày
- Như một liệu pháp thay thế phối hợp với kháng đông đường tiêm thay cho VKA, Apixapan 10mg (x2/ngày trong 7 ngày), sau đó 5mg, 2 lần/ngày
- Tiêu sợi huyết
- Điều trị PE cấp có rối loạn huyết động với TSH hồi phục nhanh lưu thông động mạch phổi hơn dùng UFH đơn thuần.
- UFH nên ngưng trong suốt quá trình truyền Streptokinase và Urokinase nhưng có thể tiếp tục sử dụng với rtPA.
- Ở những bệnh nhân trước đó có dùng LWMH hoặc fondaparinux, ở thời điểm thuốc TSH bắt đầu sử dụng, UFH nên trì hoãn sau 12 giờ dùng LWMH cuối cùng (liều 2 lần/ngày) hoặc 24 giờ sau LWMH hay fondaparinux cuối cùng (đối với liều 1 lần/ngày ). 90% bệnh nhân đáp ứng tốt với TSH biểu hiện bằng cải thiện lâm sàng hoặc siêu âm trong vòng 36 giờ. Lợi ích thấy rõ khi bắt đầu chữa trị trong 48 giờ kể từ khi khởi phát triệu chứng, nhưng TSH có thể vẫn hữu ích cho bệnh nhân khởi phát triệu chứng 6 – 14 ngày trước
Phòng ngừa
- Không nằm hoặc ngồi quá lâu, nên thường xuyên vận động.
- Duy trì mức cân nặng hợp lý.
- Nên mặc quần áo thoải mái, không quá bó sát để tránh tình trạng máu không lưu thông.
- Không hút thuốc.
- Uống thuốc theo sự chỉ định của bác sĩ, không tự ý mua thuốc để điều trị.
Bài viết được thực hiện bởi BS.CKI. Nguyễn Thanh Dùng – ĐD. Trương Huỳnh Như, khoa Cấp Cứu, Bệnh viện Hoàn Mỹ Cửu Long.
Tài liệu tham khảo
Eur Heart J. (2014), ESC Guidelines on the diagnosis and management of acute pulmonary embolism: The Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC), 35, 3033–308

