Ung thư tụy (Pancreatic cancer) là căn bệnh ác tính. Theo thống kê của Tổ chức Y tế thế giới (WHO) năm 2020, tỷ lệ mắc ung thư tuỵ đứng vị trí 14 trong số các loại ung thư, nhưng tỷ lệ tử vong bởi căn bệnh này lại xếp thứ 7. Nếu phát hiện sớm và điều trị kịp thời thì tiên lượng bệnh sẽ khả quan hơn. Chính vì vậy, mọi người cần chủ động tìm hiểu và thăm khám, tầm soát chẩn đoán sớm ung thư tuỵ để điều trị trước khi ung thư tiến triển tới giai đoạn muộn.
Tuyến tụy là gì?
Tuyến tụy là bộ phận của ống tiêu hoá, có hình lá, nằm gần động mạch và tĩnh mạch chính, phía sau dạ dày và bắt qua trước cột sống. Tuyến tụy có 3 phần: đầu tuỵ bao quanh bởi tá tràng, thân tụy và đuôi tụy nằm gần lách. Cơ quan này có 2 chức năng quan trọng:
- Tuyến tụy ngoại tiết tạo ra enzyme tiêu hoá giúp tiêu hoá thức ăn và được hấp thu vào trong ruột non.
- Tuyến tụy nội tiết sản xuất hormone (Insulin và Glucagon) nhằm kiểm soát lượng đường trong máu, giúp cơ thể sử dụng và dự trữ năng lượng từ thức ăn đã tiêu hoá.
Các enzyme và hormone này đi từ tuyến tụy đến tá tràng (đoạn đầu của ruột non) thông qua ống tụy – ống nối tuyến tụy và tá tràng.
Ung thư tụy là gì?
Ung thư tụy là tình trạng một số tế bào ở tuyến tụy sản sinh quá mức, phát triển bất thường thành khối u. Đa phần ung thư tuyến tụy đều hình thành tại tuyến tụy ngoại tiết (chiếm khoảng 95%), gọi là carcinom tuyến của tụy. Một số khối u có thể hình thành trong tuyến tụy nội tiết nhưng ít phổ biến và hầu hết đều lành tính.
Ung thư tụy thường được chẩn đoán ở giai đoạn muộn với tiên lượng xấu. Phần lớn các trường hợp được chẩn đoán khi ung thư đã di căn tới cơ quan khác trong cơ thể. Tỷ lệ chữa khỏi ung thư tụy tiến triển rất thấp. Phẫu thuật cắt bỏ u tụy là lựa chọn duy nhất để chữa khỏi, các phương pháp điều trị khác chỉ có thể bổ trợ. Nếu phát hiện quá muộn, người bị ung thư tụy giai đoạn cuối không thể phẫu thuật mà chỉ có thể điều trị giảm nhẹ để kéo dài thời gian sống (khoảng 1 năm).
Triệu chứng ung thư tụy
Ung thư tụy là bệnh thầm lặng, đa phần không xuất hiện dấu hiệu gì ở giai đoạn sớm. Hầu hết các trường hợp phát hiện triệu chứng hoặc chẩn đoán ung thư tuỵ đều đã ở giai đoạn muộn. Một số triệu chứng ung thư tụy ở giai đoạn tiến triển như sau:
- Đau bụng, có thể lan ra sau lưng (bên dưới)
- Thường xuyên buồn nôn, nôn ói
- Đầy hơi, khó tiêu, chướng bụng, ợ chua, ợ nóng
- Nước tiểu sậm màu, tiêu chảy phân màu sậm hoặc tiêu phân mỡ nổi lên
- Vàng mắt, vàng da (vàng da nặng có thể gây ngứa)
- Ngứa da lòng bàn tay, bàn chân
- Sụt cân đột ngột không rõ nguyên nhân
- Mệt mỏi, suy nhược cơ thể
Ngoài ra, trong quá trình thăm khám bệnh, cần tầm soát ung thư tụy bằng các phương pháp xét nghiệm, chẩn đoán hình ảnh nếu phát hiện những trường hợp sau:
- Túi mật phình to
- Đường huyết khó kiểm soát
- Bệnh đái tháo đường mới chẩn đoán
- Phát hiện huyết khối tĩnh mạch sâu
- Thuyên tắc phổi do cục máu đông
Nguyên nhân gây ung thư tụy
Các yếu tố nguy cơ gây ung thư tụy:
- Hút thuốc lá (25% các trường hợp ung thư tụy có liên quan tới thuốc lá).
- Bệnh đái tháo đường và viêm tụy mạn tính.
- Gen di truyền (5-10%): tiền sử gia đình bị ung thư tuỵ, viêm tuỵ, hội chứng Peutz-Jeghers, hội chứng Lynch, hội chứng von Hippel-Lindau, hội chứng MEN1, hội chứng MEN2…
- Chế độ ăn nhiều chất béo, nhiều đường, uống nhiều bia, rượu, đồ uống có cồn,…
- Người thừa cân, béo phì, lười vận động.
- Thường xuyên tiếp xúc với hóa chất độc hại và kim loại nặng.
- Nhóm máu có nguy cơ cao bị ung thư tuỵ: nhóm máu A (32%), nhóm máu AB (51%), nhóm máu B (72%) – theo số liệu nghiên cứu của Viện Ung thư quốc gia Mỹ.
Các phương pháp chẩn đoán ung thư tụy
Ung thư tụy thường không có triệu chứng hoặc chỉ xuất hiện dấu hiệu mơ hồ, do đó khám lâm sàng không thể xác định rõ được bệnh. Khi thăm khám, các bác sĩ sẽ chỉ định thực hiện các phương pháp chẩn đoán cận lâm sàng.
1. Xét nghiệm máu
Xét nghiệm máu nhằm tìm dấu ấn ung thư thông qua các chỉ số CA 19-9, CYFRA 21-1. Nồng độ CA 19-9 (Carbohydrate Antigen 19-9) và CYFRA 21-1 tăng cao trong máu là dấu hiệu của tình trạng viêm gan mạn tính hoặc ung thư gan, viêm tụy hoặc ung thư tuỵ, viêm phổi hoặc ung thư phổi… Mặc dù các chỉ số này tăng không hẳn là vì người bệnh bị ung thư tụy, nhưng có thể cảnh báo cơ thể đang mắc bệnh lý nghiêm trọng. Là cơ sở để tiến hành các phương pháp chẩn đoán tiếp theo nhằm xác định chính xác căn bệnh.
2. Chẩn đoán hình ảnh
Thông qua phương pháp chụp chiếu hình ảnh cấu trúc giải phẫu rõ nét tuyến tụy, chẩn đoán được những tổn thương nhỏ nhất, vị trí khối u, mức độ xâm lấn, tình trạng di căn ung thư tuỵ. Các kỹ thuật chẩn đoán hình ảnh bao gồm:
- Chụp cắt lớp vi tính (Computerized Tomography – CT scan)
- Chụp cộng hưởng từ mật tụy (Magnetic Resonance Cholangiopancreatography – MRCP)
- Chụp cắt lớp phát xạ positron PET/CT (Positron Emission Tomography & Computed Tomography).
3. Nội soi
Phương pháp nội soi giúp theo dõi, quan sát và chẩn đoán ung thư tụy chính xác. Có 3 phương pháp nội soi ung thư tuỵ hiện nay:
- Siêu âm nội soi (EUS – Endoscopic Ultrasound)
Thiết bị nội soi ống mềm gắn đầu dò siêu âm được đưa vào cơ thể qua miệng, tới thực quản, dạ dày và tá tràng. Phương pháp này xác định những khối u nhỏ nhất mà kỹ thuật CT scan và MRI không nhìn thấy được. Đồng thời, EUS có thể hướng dẫn sinh thiết để đánh giá được giai đoạn khối u tuỵ, tình trạng di căn. Tuy nhiên, kỹ thuật này gặp hạn chế đối với phần đuôi tuỵ.
- Nội soi mật tụy ngược dòng (ERCP – Endoscopic Retrograde CholangioPancreatography)
Đưa ống soi mềm vào miệng, qua thực quản, dạ dày, tới nhú tá tràng (bóng Vater) – ống đổ dịch mật và dịch tuỵ vào tá tràng. Ống thông mỏng được luồn trong ống soi đưa vào trong nhú tá tràng và ống dẫn mật và bác sĩ tiêm chất cản quang vào ống dẫn mật, sau đó chụp X-quang. Nhờ vậy, bác sĩ phát hiện được dấu hiệu tắc nghẽn, sỏi mật, khối u tuỵ, tổn thương ống mật tuỵ. ERCP có thể giúp đặt dụng cụ mở ống mật khi bị khối u chèn ép gây tắc đường mật. ERCP cũng hướng dẫn sinh thiết khối u đầu tuỵ.
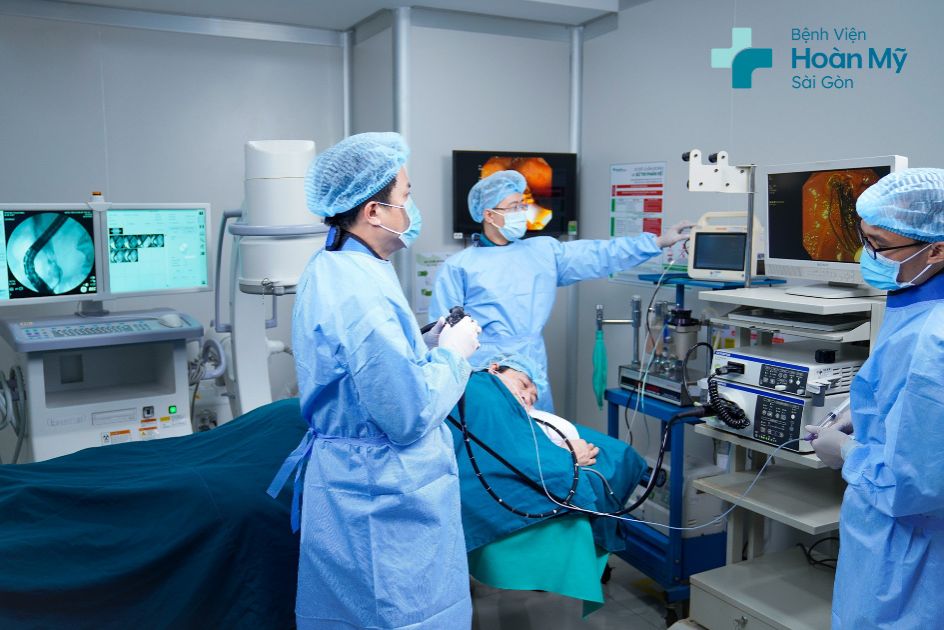
Nội soi mật tuỵ ngược dòng (ERCP) chẩn đoán viêm ống mật, viêm tụy, ung thư tuỵ
- Phẫu thuật nội soi ổ bụng
Bác sĩ mổ một vết nhỏ 1cm ở rốn, đưa ống nội soi qua vết mổ vào trong ổ bụng để quan sát tổn thương, khối u ở tuyến tụy. Có thể kết hợp thực hiện sinh thiết khối u hoặc cắt bỏ thân/đuôi tuỵ để điều trị ung thư tụy.
4. Sinh thiết
Khi phát hiện tuyến tuỵ có khối u hoặc dấu hiệu bất thường, bác sĩ sẽ tiến hành sinh thiết để xác định ung thư nhờ vào giải phẫu bệnh. Các cách thực hiện sinh thiết như sau:
- Sinh thiết qua da: Chọc kim sinh thiết xuyên qua da dưới sự hướng dẫn của siêu âm hoặc CT scan, lấy mẫu tế bào ra khỏi cơ thể.
- Nội soi sinh thiết: Kim sinh thiết gắn vào đầu ống nội soi, sau đó đưa ống soi qua miệng, tới dạ dày vào tá tràng. Dưới sự hướng dẫn của siêu âm nội soi để lấy mẫu mô tuỵ.
5. Xét nghiệm dấu ấn sinh học
Mẫu mô lấy từ sinh thiết được kiểm tra gen hoặc protein. Một số loại xét nghiệm như: phân tích hóa mô miễn dịch (Immunohistochemistry – IHC), phản ứng chuỗi polymerase (Polymerase Chain Reaction – PCR), giải trình tự gen (Next Generation Sequencing – NGS). Các kiểm tra này nhằm xác định chắc chắn sự hiện diện của đột biến trong ung thư tụy giai đoạn tiến triển hoặc di căn. Những đột biến thường gặp trong ung thư tụy là BRCA1, BRCA2, PALB2…
Cách phòng ngừa bệnh ung thư tụy
Không có biện pháp ngăn ngừa tuyệt đối cho ung thư tụy, nhưng có thể kiểm soát các yếu tố nguy cơ gây bệnh bằng cách sau:
- Không hút thuốc và hạn chế uống rượu, bia, đồ uống có cồn.
- Hạn chế thức ăn nhiều chất béo, đường, đồ muối, thực phẩm chế biến sẵn, thịt đỏ,…
- Ăn nhiều trái cây tươi, rau xanh, ngũ cốc nguyên hạt, bổ sung vitamin và khoáng chất cần thiết.
- Tập luyện thể thao đều đặn để nâng cao sức đề kháng.
- Duy trì cân nặng hợp lý, tránh thừa cân, béo phì.
- Không tiếp xúc với các hoá chất độc hại như thuốc trừ sâu, thuốc xịt côn trùng, amiang,…
- Thăm khám và điều trị các bệnh lý đái tháo đường, viêm gan, viêm tuỵ.
- Tầm soát ung thư tuỵ định kỳ nếu thuộc nhóm nguy cơ cao (tiền sử gia đình, đột biến gen di truyền)
Khám và chẩn đoán Ung thư Tụy tại bệnh viện Hoàn Mỹ Sài Gòn
Ung thư tụy là căn bệnh nguy hiểm với tỷ lệ tử vong rất cao. Nếu phát hiện ở giai đoạn tiền ung thư tụy thì tiên lượng điều trị sẽ tốt hơn, có thể chữa khỏi và ngăn tái phát. Do đó, việc khám tầm soát ung thư tụy là điều cực kỳ cần thiết.
Với thế mạnh là bệnh viện đa chuyên khoa, với nhiều chuyên khoa kỹ thuật cao và chuyên khoa sâu gồm khoa Tiêu hóa, khoa Ung Bướu, khoa Chẩn đoán hình ảnh và khoa Xét nghiệm, đơn vị Giải phẫu bệnh…, bệnh viện Hoàn Mỹ Sài Gòn xây dựng quy trình tầm soát, điều trị chuyên sâu bao gồm các thủ thuật tầm soát cơ bản đến thực hiện đại phẫu kỹ thuật cao.
Quy tụ đội ngũ y bác sĩ có chuyên môn và nghiệp vụ y khoa sâu, giàu kinh nghiệm trong lĩnh vực thăm khám, chẩn đoán ung thư tuỵ. Quy trình thực hiện tầm soát đạt chuẩn, cho kết quả nhanh chóng và chuẩn xác. Từ đó, các bác sĩ Ung Bướu đưa ra phương án điều trị phù hợp với tình trạng của từng người bệnh, giúp ngăn ngừa biến chứng và tử vong. Bên cạnh đội ngũ tận tâm, bệnh viện Hoàn Mỹ Sài Gòn hướng tới đầu tư trang thiết bị hiện đại như hệ thống chụp cộng hưởng từ (MRI) 3.0 Tesla SIGNA™Hero, hệ thống cắt lớp vi tính (CT scan) CT Incisive, hệ thống nội soi Olympus nhuộm màu quang học thế hệ mới, C-arm OEC Elite … giúp nhận biết chính xác những tổn thương, khối u nhỏ nhất, cho phép phát hiện ung thư tụy giai đoạn sớm. Trong đó, máy MRI 3.0 Tesla SIGNA™Hero là một lựa chọn thay thế PET CT (tầm soát các nhóm bệnh lý di căn thường gặp như Ung thư phổi, ung thư vú, ung thư tuyến tiền liệt, ung thư tụy) với chi phí tiết kiệm, dễ thực hiện, không chờ đợi lâu với giá trị chẩn đoán tương đương.
Đăng ký khám và chẩn đoán ung thư tụy ở bệnh viện Hoàn Mỹ Sài Gòn TẠI ĐÂY.
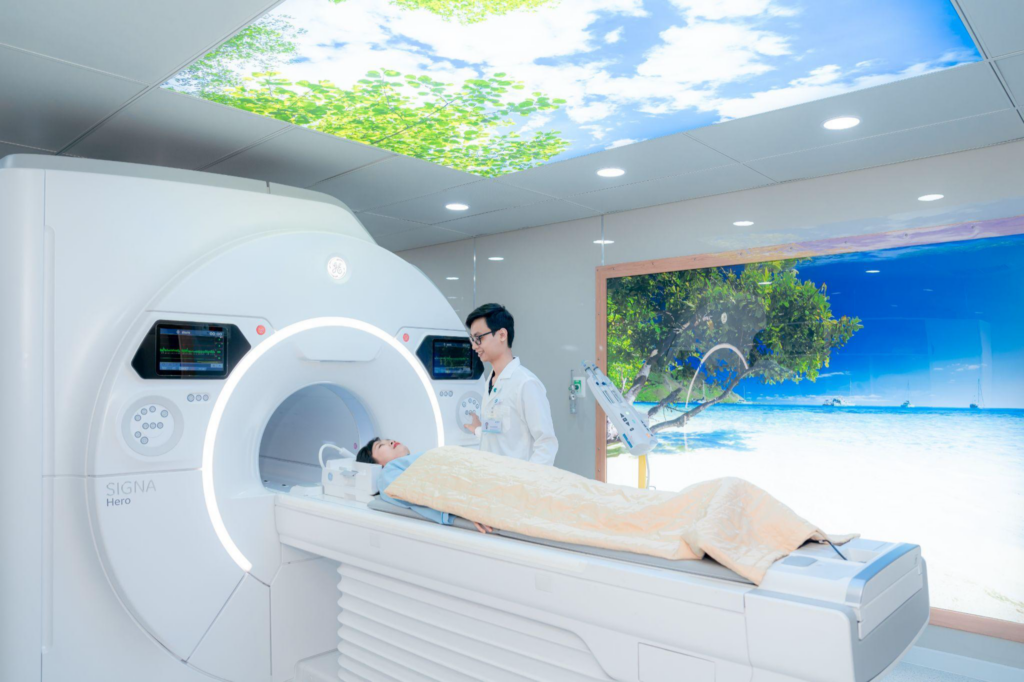
Kỹ thuật viên chẩn đoán hình ảnh thực hiện chụp MRI cho người bệnh


